超高价新药考验日本医保制度
2020/01/14
在使用1次需要数千万日元的超高价药受到关注的背景下,2020年以后超过1亿日元(约合人民币630万元)的药物也将问世。预计超过1亿日元的诺华(Novartis)基因治疗药“Zolgensma”有望被纳入日本保险,患者负担得到减轻。另一方面,高科技新药的价格持续上涨,保险和税收的负担将随之加重。在推动医药技术创新的同时,应在多大程度上以医疗保险负担?高价药或将对医疗保险制度改革的讨论产生影响。
 |
| 诺华制造公司的Logo |
预计诺华的Zolgensma最快将在2月获准销售,5月以后被纳入保险。在美国,以超过2亿日元的价格销售,在日本的政府定价(药价)预计也将达到1亿日元以上。治疗对象是患有以肌肉力量下降为特征的遗传性疾患“脊髄性肌萎缩症”的婴幼儿。在症状严重的情况下,将出现呼吸不良,属于死亡率很高的重病,但有望通过1次注射治愈。
此外,“滑膜肉瘤”的治疗药价格预计也将达到1000万日元以上。滑膜肉瘤是指关节附近形成恶性肿瘤,20岁以下的患者占到约3成。该药由日本宝生物工程公司(TaKaRa Bio)携手大塚制药开发。最快有望在2020年度内获准销售。从患者身上取出淋巴球,添加识别和攻击癌细胞的功能之后放回患者体内。制造方法类似于2019年5月将药价定为3349万日元这一历史最贵的白血病治疗药“Kymriah”。
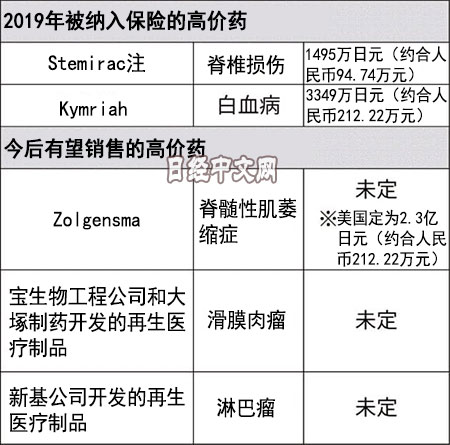 |
新基公司(Celgene)也在开发血液癌之一“淋巴瘤”的治疗药。这种药与Kymriah属于相同种类,有可能在2020年度获准销售。
这些超高价药均用于治疗儿童癌症和难病等患者人数少的罕见疾病。由于没有其他案例的药物开发能带来收益,越来越多的制药企业专注于开发全球达到约7000种的罕见疾病的药物。背景是各国以优先审批为中心的鼓励措施一直在增加,同时通过将基因放入人体内加以治疗等尖端技术不断普及。
Zolgensma的销售价格在美国超过2亿日元,是以此前的长期疗法医疗费(4亿日元左右)作为参考设定。由于1次用药即可完成难病的治疗,价格得以提高。类似Kymriah的“私人订制型”药物无法大量生产,容易形成高价。另一方面,如果使用新药,也会出现医疗费总额比此前减少的案例。
在日本的公共医疗体系中,有一项为了减轻患者负担的“高额疗养费制度”。医保一般个人负担30%,但如果使用超高价药,费用可以大幅减少。例如超过3000万日元的Kymriah,如果是年收入约500万日元的患者,1次负担只在40万日元左右。
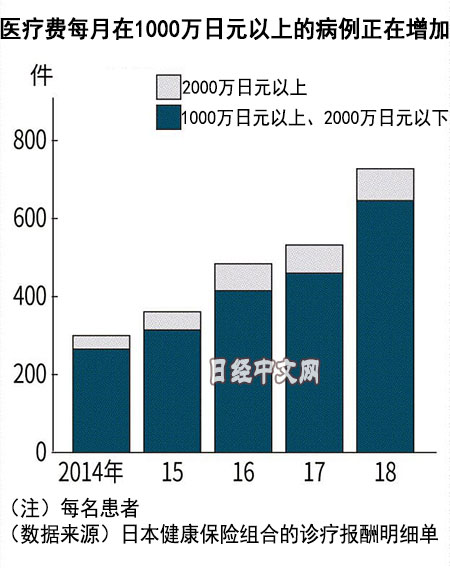 |
虽然患者的负担被减轻,但剩下的开支将通过保险费和税收填补。仅从Kymriah来看,市场规模最大为每年72亿日元。从每年达到10万亿日元的药剂费整体规模来看,仅为很小一部分,但如果超高价药持续增加,医疗保险财政的可持续性有可能动摇。
日本厚生劳动省多次修改制度,以降低高价药的价格。在2020年度的诊疗报酬修订中也降低了药剂费,增加医生的报酬。还将引进新机制,对于那些有了新功效预计销量猛增的药物,该机制将更容易降低药价。不过,如果过度降低药价,也有可能出现弊端,医药企业对于向日本市场投放创新性新药将会感到犹豫。
日本的公共医疗保险甚至将感冒药和膏药等市售药就能治愈的轻度症状也纳入了对象。超高价药的相继问世将挤压保险财政,因此应如何划分保险适用对象,这一制度整体的改革或将再次成为重大课题。
版权声明:日本经济新闻社版权所有,未经授权不得转载或部分复制,违者必究。
